HGD - handelingsgerichte diagnostiek
Geplaatst op 1 juni 2014
Zonder diagnostiek geen behandeling?
Geen hulpverlening aan kinderen zonder diagnostiek. Aan welke voorwaarden moet die diagnostiek voldoen? Is diagnostiek altijd noodzakelijk? In ieder geval is diagnostiek geen doel op zich. Diagnostiek levert een bijdrage aan de besluitvorming rondom behandeling. Die besluitvorming dient goed beargumenteerd en inzichtelijk te zijn.
Praktijkmodel ‘Handelingsgerichte diagnostiek’(HGD)
Het praktijkmodel ‘Handelingsgerichte diagnostiek’(HGD) biedt hiervoor een kader. Deze bijdrage gaat over de uitgangspunten van dit model: systematisch en doelgericht samenwerken met cliënten vanuit een transactioneel kader met aandacht voor positieve kenmerken. Hiermee is diagnostische informatie te vertalen naar behandeldoelen, beïnvloedt deze de keuze tussen alternatieve behandelingen en is deze relevant voor de evaluatie van de behandeling. Op deze manier is diagnostiek zinvol.
Inleiding
Diagnostiek is een onderdeel van de hulpverlening aan kinderen. Betekent dit dat we zonder diagnostiek niet kunnen behandelen? Het antwoord is: inderdaad, diagnostiek is noodzakelijk. Maar dan moet die diagnostiek wel functioneel zijn en daadwerkelijk bijdragen aan de besluitvorming rondom behandeling. Diagnostiek is daarmee geen doel op zich, maar een middel om goed te kunnen adviseren over de meest geschikte behandeling voor een specifiek cliëntsysteem.
Welke diagnostische werkwijze is dan wenselijk? Hoe zijn diagnostiek en behandeling functioneel op elkaar af te stemmen? Hoe uitvoerig moet deze diagnostiek zijn? Hoeveel moeten we weten en wanneer weten we genoeg? Vanuit het kader van handelingsgerichte diagnostiek (HGD) op onderwijsgebied bespreken we deze vragen. Diagnostiek definiëren we breed: het gericht verzamelen van informatie met als doel verantwoorde besluitvorming rondom specifieke vragen (Deno, 2005).
Deze bijdrage richt zich tot professionals die diagnostiek ten behoeve van advisering verrichten. Men verwacht van hen een diagnose én een advies met een voorstel voor behandeling. Op grond van dit advies kan een gerichte verwijzing plaatsvinden. De behandelaar zal vervolgens – in goed overleg met de cliënt – de behandeldoelen specificeren en bepalen hoe deze te bereiken. Hij maakt samen met de cliënt een plan van aanpak. Hij herhaalt de diagnostiek niet, maar vult deze aan indien dat noodzakelijk is voor zijn behandeling.
Typen vragen
Professionals krijgen verschillende typen vragen voorgelegd: diagnostische, adviserende en evaluerende. Diagnostische vragen: onderkennend of verklarend: Wat is er aan de hand? Een diagnostische vraag kan onderkennend (om welk type probleem of stoornis gaat het?) of verklarend zijn (waarom zijn deze problemen er? Welke factoren houden ze in stand?).
Onderkennende vragen
Voorbeelden van onderkennende vragen zijn:
• Is er sprake van een angststoornis?
• Wat is niveau van cognitief functioneren? Is het intelligentieprofiel harmonisch?
• Is er sprake van hechtingsproblematiek?
• Hoe ernstig zijn de problemen? Is er bij deze depressieve adolescent een suïcidedreiging?
• Heeft dit kind naast kenmerken van ADHD ook kenmerken van ODD?
Verklarende vragen
Voorbeelden van verklarende vragen zijn:
• Waarom is er zoveel strijd tussen moeder en dochter?
• Welke factoren van kind en omgeving zijn van invloed op de depressie van dit meisje? Wat houdt het agressieve gedrag van deze jongen in stand? Hangt dit samen met het overvraagd worden op school?
Adviserende vragen
Adviserende vragen: wat adviseren we? Wat zijn behandelingsdoelen? En hoe kunnen deze worden bereikt? Voorbeelden zijn:
• Is behandeling nodig, zinvol en niet schadelijk bij dit kind?
• Wat willen we als professionals bereiken met dit cliëntsysteem? En wat wensen en verwachten ouders en kind zelf van de behandeling?
• Gezien het doel, uit welke behandelingen kunnen we kiezen en welke daarvan heeft de grootste kans van slagen bij deze angstige jongen?
• Heeft dit meisje EMDR nodig om de aanranding te verwerken of is een andere behandeling geschikter?
Evaluerende vragen
Evaluerende vragen: zijn de behandeldoelen bereikt? Werkt de behandeling? Voorbeelden zijn:
• Welke doelen zijn al behaald en welke nog niet?
• Zijn we op de goede weg?
• Moeten we de doelen of behandeling bijstellen?
De vraag moet glashelder geformuleerd zijn. Diagnostiek staat immers ten dienste van het nemen van beslissingen waarmee die vraag is te beantwoorden. We hechten aan de typering van vragen, omdat het type vraag het doel van de diagnostiek bepaalt: het geven van een onderkennende en/ of verklarende diagnose, het formuleren van een (behandel)advies of de evaluatie van een (behandel)advies (Koomen & Pameijer, 2007). Hiermee kunnen opdrachtgever, diagnosticus en cliënt de diagnostiek procedureel evalueren: er werd gevraagd om een diagnose, advies of evaluatie: is de vraag beantwoord?
De vragen kunnen elkaar opvolgen in een cyclus: van onderkenning en/of verklaring naar advisering en evaluatie. Deze cyclus kan door één professional worden doorlopen of door twee. In het eerste geval is deze professional zowel diagnosticus als behandelaar: hij kan alle typen vragen beantwoorden. In het tweede geval beantwoordt de diagnosticus de onderkennende en verklarende vragen, alsmede de vraag naar globale behandeldoelen. De behandelaar vertaalt deze vervolgens naar specifieke doelen, maakt in overleg met de cliënt een behandelplan en voert deze uit.
De diagnosticus of behandelaar evalueert deze vervolgens: is de verwachte verandering opgetreden? Een goede afstemming is hierbij noodzaak: wie doet wat, wanneer, hoe en waarom? HGD kan hierbij een gemeenschappelijk kader bieden. De communicatie tussen diagnosticus, behandelaar en cliënt verloopt makkelijker vanuit eenzelfde kader; men spreekt dezelfde taal. De diagnosticus kan de behandelaar vragen waar de diagnostiek zich op moet richten, wat bijvoorbeeld argumenten voor en tegen een specifieke behandeling zijn.
En de behandelaar kan de diagnosticus laten weten wat hij relevant acht voor zijn behandeling, en dus graag wil weten. Deze aspecten – in dialoog vastgesteld – bepalen de inhoud van de diagnostiek. Zo ontstaat afstemming, heeft de diagnostiek relevantie en hoeft de behandelaar het niet nog eens over te doen.
Handelingsgerichte diagnostiek
Het beantwoorden van vragen vergt beoordelen en beslissen, wikken en wegen. Diagnostiek is een complex besluitvormingsproces waarvan de antwoorden een grote impact op het leven van cliënten kunnen hebben. Daarom streven we een zorgvuldige besluitvorming na die is beargumenteerd en daarmee inzichtelijk is voor diagnosticus, behandelaar en cliënt. Het praktijkmodel voor diagnostiek en advisering ‘Handelingsgerichte diagnostiek’ (HGD), biedt hiertoe de mogelijkheid (Pameijer, 2000; Pameijer & Van Beukering, 2004).
Het model beschrijft een wenselijke werkwijze in stappen en biedt daarmee een kader voor communicatie: wie doet wat, hoe en waarom? Het kan tevens een kader voor reflectie bieden: wat doen we al handelingsgericht en wat zou handelingsgerichter kunnen?
Een handelingsgerichte diagnosticus combineert twee rollen: die van de gedragswetenschapper (die hypothesen formuleert en toetst met valide en betrouwbare instrumenten en wetenschappelijke kennis over diagnoses en effectieve interventies toepast) en die van een samenwerkingspartner (die samenwerkt met het cliëntsysteem van kind, gezin en school en samen met hen onderzoeksvragen formuleert en beantwoordt). Met andere woorden, de diagnosticus is. een ‘scientist-practitioner’, oftewel praktijkwetenschapper.
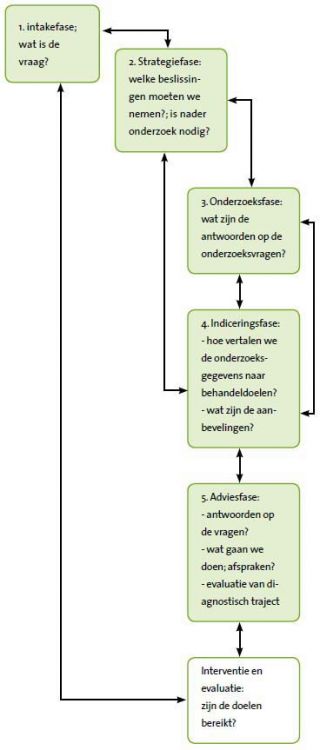
HGD cyclus
De HGD-cyclus bestaat uit vijf fasen. Hieronder worden alle vijf de fasen besproken.
Intake
1. Intake: samenwerking diagnosticus – cliëntsysteem start.
a. Wat zijn de hulpvragen van cliënten? Waarom willen ze dat weten?
b. Wat zijn hun problemen, zorgen en positieve belevingen?
c. Welke verklaringen en oplossingen hebben cliënten zelf?
d. Wat wensen zij, wat verwachten zij van de diagnostiek en het advies?
e. Overleg en afstemming: hoe samen verder? Wie doet wat en waarom?
Strategie
2. Strategie: reflectiefase diagnosticus (wat zou er aan de hand kunnen zijn?)
a. Wat weten we al? Samenvatting van beschikbare relevante informatie
b. Om welk type vragen en beslissingen gaat het, welke beslissingen kunnen we al nemen, welke vragen zijn al te beantwoorden?
c. Welke beslissingen moeten we nog nemen? Welke vragen zijn nog te beantwoorden? Wat moeten we daarvoor weten en waarom?
d. Selectie van de noodzakelijke onderzoeksvragen.
Onderzoek
3. Onderzoek met voldoende valide en betrouwbare onderzoeksmiddelen
a. Per onderzoeksvraag een beknopt en onderbouwd antwoord
b. Samenvatting van relevante risicofactoren en protectieve factoren van kind, opvoedings- en onderwijsleersituatie (diagnose).
4. Indicering (indicatiestelling): reflectiefase diagnosticus (wat is de diagnose en wat is het beste advies?)
a. Welke reële behandelingsdoelen zijn er gezien de diagnose en de wensen van het cliëntsysteem?
b. Met welke behandelingen zijn deze doelen te bereiken?
c. Wat zijn argumenten voor en tegen deze mogelijke behandelingen?
d. De aanbeveling: de meest gewenste behandeling omdat die bij dit cliëntsysteem de meest kans van slagen heeft.
Advisering en evaluatie
5. Advisering en evaluatie: samenwerking diagnosticus – cliëntsysteem
a. Hulpvragen van cliënten worden één voor één besproken. Herkennen de cliënten de antwoorden; zijn ze het ermee eens?
b. Overleg over de aanbeveling: wat kan en wil dit cliëntsysteem?
c. Keuze van een aanbeveling, dit wordt het advies
d. Evaluatie van het diagnostisch traject: zijn de vragen beantwoord? Was de samenwerking constructief?
e. Afspraken voor het vervolgtraject.
Niet alle fasen en stappen hoeven te worden doorlopen. Soms weet men al genoeg om te kunnen beslissen en wordt de betreffende fase of stap geheel overgeslagen. De onderzoeksfase kan bijvoorbeeld worden overgeslagen wanneer men door de intake en strategie al genoeg weet voor de indiceringsfase.
Instrumenten
Werkt een instelling met standaardonderzoeken, dan neemt de diagnosticus bij elk kind (ongeacht de hulpvraag) dezelfde instrumenten af. Bij elk kind wordt bijvoorbeeld intelligentieonderzoek verricht.
Een diagnosticus die geen WISC III afneemt, zal zich moeten verantwoorden met argumenten als: het kind is nooit blijven zitten op school, het leerlingvolgsysteem toont goede scores, ook voor begrijpend lezen en rekenen.
Werkt men daarentegen met HGD, dan zal de diagnosticus juist moeten verantwoorden waarom hij
een WISC III wil afnemen. Argumenten kunnen zijn: er zijn sterke aanwijzingen voor een beneden- of bovengemiddelde intelligentie of voor een disharmonisch profiel.
Uitgangspunten van handelingsgerichte diagnostiek
HGD hanteert vijf uitgangspunten die zijn gebaseerd op wetenschappelijk onderzoek naar de kwaliteit van diagnostiek, beleids- en maatschappelijke ontwikkelingen en discussies over de relatie tussen diagnostiek en behandeling.
Uitgangspunten van HGD zijn:
1. We werken doelgericht
2. We hanteren een transactioneel kader
3. We werken samen met cliënten
4. We benutten het positieve van het cliëntsysteem
5. We werken systematisch en transparant
Doelgerichte diagnostiek
Een heldere vraag geeft houvast bij het selecteren van relevante informatie. Is een beslissing al te nemen – of is de vraag al te beantwoorden – dan is extra onderzoek niet meer nodig. Het onderzoek draagt dan niets bij; het heeft geen functie in de besluitvorming en is derhalve niet zinvol. Het motto is: geen onderzoek tenzij de uitkomsten ervan noodzakelijk zijn voor de besluitvorming. De vraag is dan: kunnen we op grond van wat we al weten een goed antwoord geven? Zo ja: de diagnosticus geeft het antwoord; hij verricht
geen onderzoek. Hij verwijst direct door of start meteen met behandelen. Zo nee: wat moeten we nog precies weten en waarom moeten we dat weten?
Men moet dus goed weten om welke vraag het gaat, alvorens een onderzoek te kunnen plannen. Daarmee verantwoorden we naar onszelf, naar onze collega’s en – niet in de laatste plaats – naar onze cliënten, waarom we iets wel of niet gaan onderzoeken. We hanteren daarbij de ‘als → dan redenering’: Als we weten dat .., dan kunnen we beslissen tot …
We hoeven niet altijd alles te weten. Drie voorbeelden:
• Moeten we weten of het agressieve gedrag pro-actief of reactief is? Als dit de besluitvorming omtrent behandeling beïnvloedt, dan wel. Stel dat de behandeling bij pro-actieve agressie zich op andere werkzame mechanismen richt dan die bij reactieve agressie, dan moeten we dat weten, want het bepaalt de behandeling. Maar als beide typen agressie precies dezelfde behandeling nodig hebben (bijvoorbeeld een programma gericht op zelfcontrole), dan is dat onderscheid niet relevant, hoe interessant ook.
• Als ieder angstig kind dat bij een instelling wordt aangemeld het ‘Vriendenprogramma’ krijgt, dan zijn we diagnostisch gezien klaar met een onderkenning van het type angst en de mate van ernst. Maar als we kunnen kiezen tussen het ‘Vriendenprogramma’ of ‘Dappere kat’, dan moeten we meer weten: welke van deze twee is het meest geschikt voor dit kind met dit type angst en deze ouders? De indicaties voor en tegen deze twee behandelingen bepalen welke diagnostische informatie nog moet worden verzameld.
• Doet het subtype van ADHD ertoe? Voor de keuze van een effectief gebleken behandeling, zoals een gecombineerde behandeling van kind, ouders en school, doet het er niet toe. Of, zoals de Amerikaanse ADHD-specialist Pelham (2001) zich afvraagt: ‘does it matter?’ Zijn antwoord luidt: ‘No it does not’. Gezien de huidige kennis van zaken en de beschikbare behandelingen doet het er niet toe, want de behandeling is vooralsnog in grote lijnen hetzelfde, ongeacht het subtype.
Informatie verzamelen
Doelgericht informatie verzamelen gebeurt steeds vaker, zo getuigt een telefoontje dat we onlangs kregen.
Het was een medewerker van BJZ en het ging over een leerling van onze school. We wilden al van alles gaan vertellen over huisbezoeken en een zorgmelding, het dossier erbij halen.
Maar ze zei ‘wacht even, ik weet al een en ander. We moeten nu kiezen uit twee opties: ‘10 voor toekomst’ of pedagogisch praktische gezinshulp (PPG). Daarom wil ik twee dingen weten. Als dat zo is, dan kiezen we namelijk voor ‘10 voor toekomst’, zo niet dan voor PPG.’
Dat was voor ons heel inzichtelijk. En het was een kort, doelgericht en functioneel gesprek.
Kosten-batenanalyse
‘Diagnosticeren is puzzelen, maar hoeveel stukjes heb je nodig?’ (Boer, 2002). We maken daartoe een kosten-batenanalyse:
• Kosten: hoeveel tijd en geld kost dit onderzoek? Is er een wachtlijst voor? Is het onderzoek belastend voor kind of gezin?
• Baten: wat levert dit onderzoek ons op? Met hoeveel procent neemt de zekerheid over een diagnose toe? Hoeveel beter wordt het behandeladvies? Soms leidt het afnemen van meer diagnostische tests tot een geringe winst en is daarmee niet effectief. En, hoe zeker moet men van een diagnose zijn alvorens te kunnen beslissen? Wanneer is men zeker genoeg om voor een bepaalde behandeling te kunnen kiezen? Meer tests afnemen is vaak niet de oplossing.
Er ontstaat schijnzekerheid, omdat de instrumenten bij eenzelfde onderzoeksvraag vaak correleren. Daardoor is de kans groot dat de extra instrumenten de hypothese zullen bevestigen. Het voelt bijvoorbeeld alsof de waarschijnlijkheid van de hypothese met 50% is toegenomen, maar in werkelijkheid is dat misschien maar 5%.
De relatie tussen uitgebreide diagnostiek en de keuze voor een specifieke behandeling is door De Haan (2000) treffend verwoord. Er is een stapel hout (problemen, stoornissen, verklaringen) en één hamer met wat spijkers (de behandeling). Men gaat eerst al het hout uitgebreid onderzoeken: sorteren van klein naar groot, van dik naar dun, en ordenen op kleur en lengte, enzovoorts. Dit kost veel tijd (met als gevolg wachtlijsten) en geld. Daarna timmert men alles met dezelfde hamer en spijkers aan elkaar. Er is geen enkele relatie tussen het sorteerwerk, de diagnostiek, en het timmeren, de behandeling. Ook zonder de uitgebreide en tijdrovende diagnostiek was dezelfde behandeling gekozen. Kortom, diagnostisch onderzoek moet doelgericht zijn, op maat en flexibel, afhankelijk van de te nemen beslissingen.
Bij HGD passen geen uitvoerige standaardonderzoeken, geen routines en gewoontes. Teambesprekingen zouden vanuit dit uitgangspunt wellicht korter kunnen: welke beslissing moeten we nemen en wat pleit ervoor en wat ertegen? Beslissing genomen, vraag
beantwoord, volgende agendapunt. Maar diagnostici zijn doorgaans nieuwsgierig, ze werken volgens het motto ‘better safe than sorry’. Vanuit de angst iets over het hoofd te zien, willen ze een ‘volledig onderzoek’. Hierdoor verzamelen ze veel overbodige gegevens, gegevens die niet van invloed zijn op de besluitvorming.
In de context onderzoeken
In de context onderzoeken kan ook efficiënt zijn. Zo belden we een instelling waarnaar we een leerling hadden verwezen, omdat het zo lang duurde.
De contactpersoon zei ‘we zijn er nog steeds niet uit wat er nu precies aan de hand is, we hebben al een paar keer lang vergaderd en we hebben nog steeds één cruciale vraag: hoe gaat het er thuis aan toe?’
Op de vraag voor welke beslissing dit relevant was, kwam geen antwoord en op de vraag of ze niet op huisbezoek waren geweest, was het antwoord ‘nee, dat doen wij hier niet’. Terwijl in dit geval één huisbezoek veel meer informatie had opgeleverd dan drie teamvergaderingen.
De kosten-batenanalyse komt in zo’n geval negatief uit. Een volledig beeld is bovendien een illusie; wanneer is een beeld volledig? Het is ook niet nodig. Soms weet men al genoeg om te beslissen en dan zullen nog meer tests en spelobservaties niet leiden tot een betere beslissing. Bovendien: diagnostiek houdt niet op bij de start van de behandeling, maar gaat door in een cyclus van diagnosticeren en behandelen: van diagnose → doelen → behandeling → evaluatie → bijstellen behandeling (en eventueel diagnose).
Diagnostiek gebeurt dus voorafgaand aan, tijdens en na de behandeling. Het gaat hierbij om de onderzoekende houding – of de diagnostische rol – van de behandelaar: aan de hand van werkhypothesen werkt hij doelgericht. Diagnostiek vanuit een transactioneel kader HGD hanteert een transactioneel kader bij de diagnostiek en indicatiestelling. Het gaat om het kind in zijn opvoedings- en onderwijsleersituatie. We richten ons op de wisselwerking tussen de risicofactoren en protectieve factoren van kind, gezin en school (Prins & Braet, 2008).
Het gaat om de afstemming tussen de mogelijkheden en behoeften van het kind en de aanpak vanuit gezin en school. Dit uitgangspunt impliceert dat het kind niet alleen in de onderzoekskamer – buiten zijn context – wordt onderzocht, maar ook in de context van school en gezin. Het gaat erom het gedrag in deze natuurlijke situaties te observeren en er met betrokkenen over te praten: wanneer komt het probleemgedrag wel/niet voor en wat betekent dit voor de aanpak ervan? Wat werkt? Probleemgedrag is immers situatiespecifiek. Kinderen gedragen zich thuis anders dan op school en in de onderzoekskamer gedragen ze zich ook weer anders.
Een jongentje met ADHD kan zich er concentreren, een adolescent met een gedragsstoornis is er charmant en een angstig meisje voelt zich er op haar gemak. Het gedrag dat we in de onderzoekskamer zien is dan niet representatief voor het gedrag waar kind, ouders en leerkracht tegenaan lopen in het dagelijkse leven. Bij HGD wordt het kind daarom ook in de context onderzocht: men gaat op huisbezoek en/of observeert het kind op school. Uiteraard is deze keuze afhankelijk van de onderzoeksvraag: wat willen we precies weten? Bepaalde kindkenmerken, zoals intelligentie, zelf beeld, school- en gezinsbeleving vereisen één-op-één-onderzoek.
Ook behandelaars kunnen de kennis van school benutten: de leerkracht ziet het kind zo’n 25 uur per week in uiteenlopende situaties (tijdens instructie, bij zelfstandig werken, gym en buitenspelen), hij ziet de ouders dagelijks, evenals de interacties tussen ouders en kind. De intern begeleider kent het kind en de ouders vaak al jaren. Leerkrachten kunnen dus veel meer dan alleen een TRF invullen.
HGD en ouders
Bij HGD zijn ouders ervaringsdeskundigen die het beste met hun kind voor hebben, totdat het tegendeel is bewezen. En kinderen, ook jonge kinderen, kunnen waardevolle informatie geven als aanvulling op die van ouders en school (Van Aken, 2006). Ze hebben goede ideeën en eigen oplossingen.
Als ‘medeonderzoekers’ betrekt de diagnosticus ouders en kinderen daarom bij de diagnostiek en advisering. Hij is duidelijk over zijn bedoelingen, hij doet niet geheimzinnig.
Als een diagnosticus een moeilijke vraag, zoals naar fysieke straffen, goed inkadert in de trant van ‘ik ga nu vragen hoe jullie straffen, of jullie slaan/schoppen/stompen, want dat is van belang voor het inschatten van de ernst van de opvoedingsproblemen en ook voor het type hulp dat we gaan zoeken’, dan rapporteren ouders vaak eerlijk en openhartig.
Dat zullen ze niet doen als ze vermoeden dat de diagnosticus ‘slechte bedoelingen’ heeft, zoals hun kind uit huis willen plaatsen. Dan zullen diezelfde ouders waarschijnlijk ontkennen dat zij fysiek straffen. Hun motief is immers aan te geven dat het allemaal best meevalt en dat hulp dus niet nodig is.
Ze kunnen ouders en kind ook motiveren voor behandeling, een vinger aan de pols houden tijdens de behandeling, de huiswerkopdrachten vanuit de behandeling ondersteunen, enzovoorts. Vanuit het transactionele kader komt men vaak uit op behandeldoelen voor kind, ouders èn school. Dit leidt tot de keuze voor een gecombineerde behandeling. Deze behandelingen zijn doorgaans effectiever dan behandelingen die zich alleen op kind, ouders of school richten (Carr, 2000).
Samenwerking diagnosticus en cliëntsysteem
Samenwerken en overleggen met cliënten is in verschillende fasen van het diagnostische proces noodzakelijk. De diagnosticus praat zoveel mogelijk met hen en zo min mogelijk over of tegen hen. Hij gaat in dialoog, verwoordt dit expliciet en straalt het uit. De vragen, wensen, verwachtingen en behoeften van de cliënt zijn het uitgangspunt van zijn werk. Hierdoor ontstaat een goede relatie met de cliënt, hetgeen een belangrijke voorspeller van succes is (Van Yperen, 2003). Deze relatie bevordert de motivatie van de cliënt,
hetgeen weer samenhangt met een succesvol verloop van het diagnostisch traject en een grotere kans op acceptatie van het (behandel)advies. Transparantie en ‘metacommunicatie’ zijn hierbij onontbeerlijk (Delfos, 2000): de diagnosticus geeft cliënten heldere informatie over het doel van het gesprek en waarom hij hen een bepaalde vraag stelt.
Bij HGD gaan diagnosticus en cliënt samen aan de slag en ergens naartoe: een diagnose en/of behandeladvies waar zowel cliënt als diagnosticus en behandelaar achter staan. Ze stellen samen het traject op: wat gaan we doen en waarom? De diagnosticus vraagt expliciet aan ouders en kind: wat zijn jullie vragen, verwachtingen en wensen voor de diagnose en het advies? Wat zou goed en slecht nieuws zijn? Wat zijn jullie motieven? Wat willen jullie bereiken en wat willen jullie absoluut niet? Wat zijn jullie eigen ideeën over mogelijke verklaringen en oplossingen? Het gaat hierbij om de ‘theorie van de cliënt’. Cliënten kunnen hun mening goed geven, ook degenen met een lichte verstandelijke beperking, zo is onze ervaring. Mits er naar gevraagd wordt vanuit een duidelijk kader en een veilige samenwerkingsrelatie. Voorwaarde is dat de diagnosticus transparant communiceert, duidelijk is over zijn bedoelingen: ‘ik ga je nu vragen naar .. want dat is belangrijk voor …’. Als hij de motieven van zijn cliënt kent, kan hij hun antwoorden daaraan relateren en inschatten hoe betrouwbaar specifieke informatie is (is hier misschien sprake van onder- of overrapportage omdat ouders een bepaalde kant op willen?).
Voorafgaand aan het onderzoek vragen we cliënten om hun akkoord met de specifieke onderzoeksvragen. Hierdoor ontstaat meer betrokkenheid bij de diagnostiek (het zijn niet de vragen van ‘die onderzoeker’ maar ‘onze vragen’) en bij het advies.
Waarom hechten we zo’n belang aan de theorie van de cliënt? Juist deze informatie (wat kan en wat wil deze cliënt?), hangt sterk samen met motivatie voor behandeling – en is derhalve relevant. Het is een sterke voorspeller van de acceptatie van een advies en het succes van een behandeling. Relevante vragen zijn: hebben cliënten dezelfde doelen als de diagnosticus?Begrijpen ze het (behandel)advies? Geloven ze erin? Zien ze het zitten? Motivatie is een belangrijk werkzaam mechanisme in behandeling, bij uitstek te beïnvloeden door een professional, in tegenstelling tot veel andere cliëntkenmerken. Daarom werken we er vanaf de intakefase aan. Mogelijke diagnoses en adviezen worden al ‘in de week gelegd’, in de trant van ‘Als dit er uitkomt, dan adviseren we waarschijnlijk …, maar als dat er uitkomt, dan adviseren we … Hoe staan jullie daar tegenover?’.
Ouders en kind krijgen gedurende het diagnostische proces de tijd om naar de diagnose en het advies toe te groeien, ze kunnen zelf alvast informatie gaan verzamelen. In het adviesgesprek worden ze er niet mee overvallen. Bij de evaluatie van het advies geven
ze derhalve vaak een reactie als ‘ik verwachtte het al, we hadden het er al over gehad’. Dit is ‘therapeutisch diagnosticeren’: tijdens de diagnostiek treden er veranderingen op in probleembesef en -inzicht, doelbepaling en motivatie voor behandeling.
In de adviesfase worden de diagnostische gegevens besproken, per vraag is er een duidelijk antwoord. Soms is het antwoord ‘we weten het niet precies, maar we weten genoeg om te adviseren en van daaruit kijken we weer verder’. De adviezen worden voorgelegd in plaats van opgelegd. Er is overleg over de aanbevelingen van de diagnosticus: zijn jullie akkoord? Als er keuzen zijn, dan worden de argumenten vóór en tégen geëxpliciteerd, zodat de cliënt een gedegen keuze kan maken. Hiermee verloopt de overgang naar
behandeling soepeler en maakt de behandelaar een betere start. Hij hoeft immers geen onduidelijkheden recht te zetten, irreële verwachtingen bij te stellen of weerstanden aan te pakken.
Aandacht voor het positieve
Er is in alle fasen van HGD aandacht voor de positieve kenmerken en protectieve factoren van kind, gezin en school. Ieder kind, iedere ouder en iedere leerkracht – hoe ernstig de problemen ook zijn – heeft positieve kenmerken. Er zijn altijd situaties waarin het wèl goed gaat. De diagnosticus zoekt hier gericht naar, hij benoemt ze en neemt ze op in zijn verslag. Voorbeelden zijn: een vrolijk kind met een makkelijk temperament, een veerkrachtig en sociaal kind, een taalvaardig kind met veel belangstellingen en humor, betrokken ouders die de cognitieve mogelijkheden en beperkingen van hun kind aanvaarden of ouders met een warme en structurerende opvoedingsstijl, of een pedagogisch sterke leraar die dit kind weet te motiveren en zorgt voor een veilige groep.
Door het benoemen van de positieve kenmerken verloopt de samenwerking aanzienlijk beter. Deze kenmerken kunnen ook onnodig onderzoek voorkomen. Stel dat ouders in de intake aangeven te denken aan een autismespectrumstoornis; hun vraag is ‘heeft ons kind ASS?’. Maar de leerkracht noemt in de intake als positief kenmerk van het kind ‘sociaal vaardig en behulpzaam met een goed inlevingsvermogen’. Dan is de hypothese ASS vooralsnog onwaarschijnlijk; het wordt geen onderzoeksvraag. De vraag van ouders is in dat geval met de reeds beschikbare informatie al te beantwoorden. Het serieus nemen van een vraag betekent dus lang niet altijd een uitgebreid onderzoek van het kind. Positieve kenmerken zeggen ook iets over de mate van ernst: des te minder er zijn, des te ernstiger de problemen doorgaans zijn. Het benoemen van de sterke kanten van een kind, ouder en leerkracht verhoogt bovendien hun gevoel van competentie (‘ik doe/kan het best goed!’). Hiermee neemt de motivatie om zich in te zetten vaak toe.
Protectieve factoren voorspellen de kans van slagen van een behandeling (Carr, 2000). Het is makkelijker om protectieve factoren uit te bouwen dan om risicofactoren te veranderen. Protectieve factoren zijn dan ook vaak terug te vinden in de indicaties voor een behandeling: zijn die er, dan is de kans van slagen hoger dan als die er niet zijn. Ze zijn bovendien goed te benutten in de behandeling. Een kind dat visueel/ ruimtelijk sterk en creatief is, kan bijvoorbeeld expressieopdrachten krijgen. En een kind dat verbaal sterk is en veel met internet doet, kan vooral talige en ‘google’ therapieopdrachten krijgen.
Een systematisch en transparant diagnostisch proces HGD is een prescriptief model: het beschrijft niet zozeer de gangbare praktijk (die sterk uiteenloopt), als wel een wenselijke werkwijze. Zo kan het model als een kader voor inspiratie, discussie, reflectie en kwaliteitsverbetering fungeren. Het is een systematisch model dat stap voor stap verloopt en volgens bepaalde richtlijnen, zoals: benut de beschikbare wetenschappelijke kennis bij het formuleren en toetsen van hypothesen en bij het adviseren van een behandeling.
Hanteer bij voorkeur instrumenten die voldoende betrouwbaar en valide zijn en die over recente normen beschikken. En hanteer bij het kiezen van een behandeling de ‘bewezen effectiviteit’ als een sterk argument. Een kanttekening hierbij betreft het gegeven dat ons kennisbestand betreffende welke behandeling het meest effectief is bij welke diagnose nog beperkt is. Er is nog geen goed zicht op de werkzame mechanismen en weinig indicaties voor en tegen een specifieke behandeling zijn empirisch onderbouwd. Toch proberen we die kennis die wèl beschikbaar is te benutten. Dit betekent dat professionals goed op de hoogte moeten zijn van recente wetenschappelijke ontwikkelingen en wat deze impliceren voor hun diagnostiek, indicatiestelling en behandeling.
De diagnosticus werkt met HGD-formulieren en -checklists per fase, die door hemzelf op maat zijn gemaakt. Deze fungeren als ondersteuning (niet als keurslijf) en zijn een middel (geen doel). De checklists zijn gebaseerd op kennis over ‘goede besluitvorming’, zodat ze bescherming bieden tegen bekende valkuilen in diagnostische besluitvorming, zoals:
- Het niet overwegen van alternatieve diagnoses. De diagnosticus gaat uit van één hypothese, zijn voorkeurshypothese (bijvoorbeeld ADHD) en zoekt vervolgens – onbewust/niet met opzet – alleen naar die informatie die daarbij past (hij ziet bijvoorbeeld hoe druk en impulsief het kind is). Het gedrag dat ertegen pleit, ziet hij over het hoofd (hij ziet bijvoorbeeld niet dat het kind rustig en geconcentreerd aan spelen is). Hierdoor neemt hij uiteindelijk ten onterechte zijn voorkeurshypothese aan. En hij is er te zeker van (‘overconfident’); hij acht zijn diagnose waarschijnlijker dan gerechtvaardigd is gezien de beschikbare informatie.
- Het niet overwegen van alternatieve behandelingen. De diagnosticus kiest direct voor één interventie (bijvoorbeeld medicatie), omdat hij daar veel vanaf weet en er affiniteit mee heeft. Hij overweegt dan geen alternatieven (zoals cognitieve gedragstherapie of ouderbegeleiding), waardoor de cliënt mogelijk een effectievere interventie wordt onthouden.
Conclusie
Zonder diagnostiek geen behandeling? Het antwoord moge duidelijk zijn: ja, diagnostiek is een noodzakelijke voorwaarde voor behandeling, mits de diagnostische informatie een werkelijke bijdrage levert aan de besluitvorming rondom behandeling. Als de diagnostische informatie te vertalen is naar behandeldoelen, de keuze tussen alternatieve behandelingen bepaalt en/of relevant is voor de evaluatie van de behandeling, dan is die informatie functioneel.
Diagnostiek moet dus zinvol zijn. Maar diagnosticeren is ook een continu proces. We hoeven niet altijd precies te weten wat er aan de hand is om te kunnen adviseren. Of een kind nu bijvoorbeeld vijf of zes kenmerken van een DSM-IV-stoornis heeft – en de stoornis dus niet, respectievelijk wel heeft – doet er lang niet altijd toe: de behandeling is doorgaans hetzelfde. Heel erg druk of ADHD, ernstige leesproblemen of dyslexie: de gewenste aanpak is in grote lijnen hetzelfde.
Vaak weten we het ook niet helemaal zeker – onze vermoedens zijn min of meer waarschijnlijke hypothesen – en dat hoeft ook niet als we al met behandelen kunnen beginnen.. Via een cyclus van diagnostiek, behandeling en evaluatie komen we meer te weten: we toetsen onze specifieke hypothesen verder. Klopt de diagnose? Werkt de behandeling? Tijdens de diagnostiek behandelen we en tijdens de behandeling diagnosticeren we. Op deze manier verrijken diagnostiek en behandeling elkaar in het belang van de cliënt. En
daar gaat het uiteindelijk om.
Literatuur
• Aken, M. van (2006). Zelfrapportage van persoonlijkheid en probleemgedrag door jonge kinderen, Kind en Adolescent, 27, 1, 71-73.
• Boer, F. (2002). Diagnosticeren is puzzelen, maar hoeveel stukjes heb je nodig? Kind en Adolescent Praktijk, 1, 4-12.
• Deno, S.L. (2005). Problem solving assessment. In: R. Brown-Chidsey (Ed.), Assessment for intervention: A problem solving approach (pp. 10-42). New York: The Guilford Press.
• Haan, E. de (2000). Het diagnostisch onderzoek: van zoektocht naar de waarheid naar eerste stap in de behandeling. Directieve Therapie, 20, 22-30.
• Koomen, H., & Pameijer, N. (2007). Diagnostisch proces in het onderwijs: de rol van contextfactoren, veranderbaarheid, positieve elementen. In: K. Verschueren en • H. Koomen (red.), Handboek diagnostiek in de leerlingenbegeleiding. Antwerpen/Apeldoorn: Garant, 15-39.
• Pameijer, N.K. (2000). Richtlijnen voor handelingsgerichte diagnostiek. In: P.J.M. Prins, & N.K. Pameijer (red.), Protocollen in de jeugdzorg. Richtlijnen voor diagnostiek, indicatiestelling en interventie (pp. 15-38). Lisse: Swets & Zeitlinger.
• Pameijer, N.K., & Beukering, J.T.E van (2004). Handelingsgerichte diagnostiek: een praktijkmodel voor diagnostiek en advisering bij onderwijsleerproblemen. Leuven: Acco.
• Pelham, W.E. (2001). Are ADHD/I and ADHD/C the same or different? Does it matter? Clinical Psychology Science and Practice, 8, 4, 502-506.
• Prins, P.J.M. & Braet, C. (2008). Handboek klinische ontwikkelingspsychologie: Over aanleg, omgeving en verandering. Houten: Bohn Stafleu Van Loghum.
• Yperen, T. A. van (2003). Gaandeweg. Utrecht: NIZW.
Boeken over HGW - Handelingsgericht werken
Heb je vragen over dit thema? Stel ze in de onderwijs community binnen de Wij-leren.nl Academie!